بعد أسابيع قليلة من تَلَقِّي دوج أولسون علاجًا تجريبيًا للسرطان، يُحَوِّل خلايا المناعة إلى خلايا قناصة قاتلة للأورام، طلب الطبيب مقابلة أولسون لإبلاغه بأخبار حالته. يقول أولسون متذكرًا: قال الطبيب: دوج، لم نجد في جسمك أية خلايا سرطانيّة. وحينها، كنت مقتنعًا تمامًا أنني تعافيتُ من السرطان للأبد...
بقلم: هايدي ليدفورد
بعد أسابيع قليلة من تَلَقِّي دوج أولسون علاجًا تجريبيًا للسرطان، يُحَوِّل خلايا المناعة إلى خلايا قناصة قاتلة للأورام، طلب الطبيب مقابلة أولسون لإبلاغه بأخبار حالته. يقول أولسون متذكرًا: "قال الطبيب: دوج، لم نجد في جسمك أية خلايا سرطانيّة. وحينها، كنت مقتنعًا تمامًا أنني تعافيتُ من السرطان للأبد". إلا أن الأطباء المعالجين لكولسون لم يكونوا على نفس القدر من الاقتناع. حدث ذلك في عام 2010، وقد كان أولسون واحدًا من أوائل المرضى المصابين باللوكيميا الليمفاويّة المزمنة الذين تلقَّوا علاجًا يُسَمّى بالعلاج بخلايا CAR-T. وحينما كان الأطباء المعالجون لكولسون – ومن بينهم كارل جون وديفيد بورتر اللذان يعملان بجامعة بنسلفانيا بولاية فيلادلفيا الأمريكيّة – بصدد وضع خطة التجربة الإكلينيكية التي كان أولسون أحد المشاركين فيها، كان أقصى أملهم أن تبقى الخلايا المعدَّلة وراثيًا حيّة في جسمه لمدة شهر واحد.
لكن بعد أكثر من عشر سنوات، لا تزال تلك الخلايا المناعيّة تحرس دماء أولسون، ولا يزال أولسون يخوض مرحلة الهجوع (تراجع الأعراض). وها هو جون قد أصبح مستعدًا للاعتراف بما كان أولسون يعتقده طوال الوقت، حيث قال للصحفيين: "نستنتج الآن أن خلايا CAR-T قادرة بالفعل على علاج المرضى المصابين باللوكيميا"، وذلك في مؤتمر صحفيّ عُقد للإعلان عن النتائج التي نُشِرت في دورية Nature بتاريخ الثاني من فبراير الجاري (J. J. Melenhorst et al. Nature https://doi.org/hfr8; 2022).
خلايا مدمِّرة للأورام
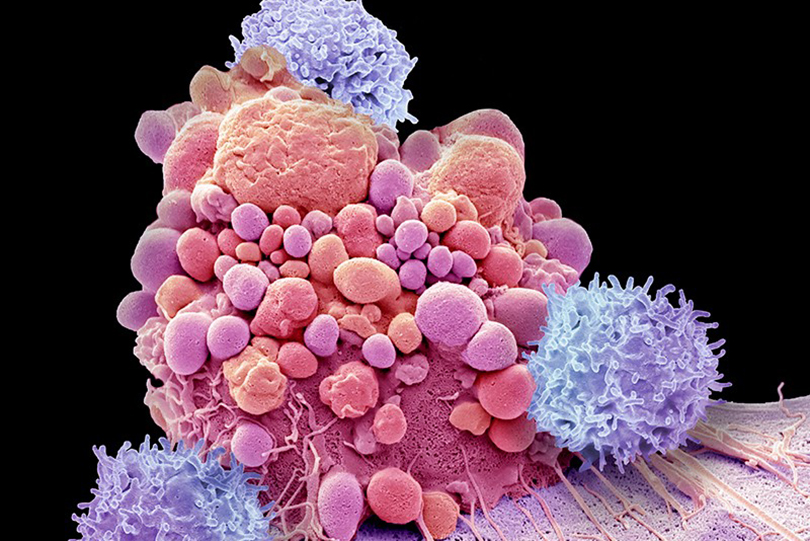
تشتمل الطرق العلاجيّة القائمة على توظيف خلايا CAR-T على سحب بعض الخلايا المناعيّة المسَّماة بالخلايا التائيّة من مريض السرطان، ثم تعديلها جينيًا، بحيث تنتج بروتينات – تسمّى مُستقبلات المستضدات الخيمريّة (chimeric antigen receptors)، ويُشار إليها بالاختصار CARs – قادرة على التعرُّف على الخلايا السرطانيّة. وبعد ذلك، يُعاد حقن الشخص بتلك الخلايا، على أمل أن تبحث تلك الخلايا عن الأورام وتدمرِّها.
خلال السنوات التالية على علاج أولسون، وافقت هيئة الغذاء والدواء الأمريكيّة (FDA) على خمس طرق علاجيّة باستخدام خلايا CAR-T، تُسْتَخدم لعلاج الأنواع المختلفة من اللوكيميا، والأورام الليمفاويّة، والأورام النخاعيّة. ويقدِّر جون أن عشرات الآلاف قد تلقوا العلاج بخلايا CAR-T.
إلا أن هذا العلاج باهظ التكلفة، وينطوي على خطورة، وصعب التنفيذ من الناحية التقنيّة. ولهذا، فهو يظلّ الملاذ الأخير، يُلجَأ إليه عند فشل كل ما عداه من الطرق العلاجيّة. ورغم أن العلاج أثبت نجاحه في حالة أولسون، تجدُر الإشارة العديد من المرضى لم يصلوا إلى حالة هجوع مستمرّ للأورام السرطانية التي تصيبهم. ففي البداية، لم تزِد نسبة متلقي العلاج بخلايا CAR-T، من المصابين باللوكيميا الليمفاويّة المزمنة، ووصلوا إلى حالة الهجوع التامّ للسرطان، عن 25% إلى 35%، كما يقول بورتر، الذي أضاف أن هذه النسبة ارتفعت على مرّ السنوات، مع تحسين العلاج، غير أن بعضًا من هذه الحالات التي، تُظهر بعض علامات التعافي المبدئي، ينتهي بها الحال إلى الانتكاس. إلا أن تتبع مسار العلاج على المدى الطويل قد يكشف عن أدلة تتعلَّق بالعوامل الضروريّة لاستمرار مفعول العلاج بخلايا CAR-T.
على مدى أكثر من عشر سنوات، عكف بورتر وزملاؤه على تحليل خلايا CAR-T لدى أولسون، ومريضٍ آخر تلقى العلاج عام 2010، حيث تتبعوا تطور الخلايا، وراقبوا وجود أي مؤشرات على وجود مخاوف تتعلق بسلامة العلاج.
واكتشف الفريق أن خلايا CAR-T بقيت على قيد الحياة، إلا أن خصائص مجموعة الخلايا تغيَّرت بمرور الوقت. فبعد فترة وجيزة من حقن المريضين بهذه الخلايا، ظهرت مجموعة بارزة من الخلايا التائيّة، تُسَمَّى خلايا CD8+. يُشار إلى هذه الخلايا في بعض الأحيان بالخلايا التائية القاتلة؛ ذلك أنها تملك القدرة على اكتشاف وتدمير الخلايا التي تُنتج بروتينات غير طبيعيّة، مثل خلايا السرطان، أو الخلايا المصابة بفيروسٍ ما.
لكن بمرور السنوات، سادَ نوعٌ مختلف من خلايا CAR-T. يؤدي هذا النوع من الخلايا التائيّة، المسمى خلايا CD4+، باقةً متنوعة من الوظائف، إلا أن الباحثين أثبتوا أن كِلا المشاركَين في الدراسة ظهرت فيهما خلايا من النوع CD4+ ذات خصائص تشير إلى أنها قادرة على قتل خلايا اللوكيميا.
التأثير الهائل للعلاج
في الوقت الراهن، لا تظهر على أولسون أية علامات على الإصابة باللوكيميا، وكذا الحال بالنسبة إلى المشارك الآخر في الدراسة. غير أنه لم يُعْرفُ بعد ما إذا كانت خلايا CAR-T قد قتلت خلايا اللوكيميا كلها بمجرّد حقنها في الجسم، أم أن الخلايا التي بقيت حيّة هي القادرة على تدمير أية خلية من خلايا اللوكيميا قبل وصولها إلى مستويات يمكن اكتشافها.
أما نيرالي شاه، خبيرة علم الدم في الأطفال بالمعهد الوطنيّ الأمريكيّ للسرطان بمدينة بيثيسدا بولاية ميريلاند الأمريكيّة، فترى أن "التأثير المتوقَّع للعلاج بخلايا CAR-T هائل". وأردفت قائلةً إن هذه الدراسة "تعطينا دليلًا مبدئيًا على سلامة بقاء الخلايا التائية لفترة ممتدة في جسم المريض، وتوافُقها معه".
إلا أن شاه تستدرك بالقول إن عليهم الانتظار لمعرفة ما إذا كانت النتائج التي توصلوا إليها مع هذين المريضين المصابين باللوكيميا الليمفاويّة المزمنة قابلةً للتطبيق على أمراض أخرى. ولا تزال الجهود تجري على قدمٍ وساق لتسخير خلايا CAR-T في علاج الأورام الصلبة، مثل أورام البروستاتا والأورام الأروميّة الدبقيّة المسببة لسرطان المخّ. في يناير الماضي، أعلن باحثون نجاحهم في استخدام الخلايا لتدمير نسيج ندبيّ في القلب (J. G. Rurik et al. Science 375, 91–96; 2022).
خلال السنوات التي تلت علاج أولسون، عادَ أولسون إلى مهنته في مجال علم التشخيص الطبيّ. وقد التزم نمط حياة صحيّ، وأقنعه ابنه بالمشاركة في سباقات العدْو مسافةً تُقدَّر بنصف الماراثون. يقول أولسون: "باعتبار أنني قد تعافيتُ من السرطان، فحريٌّ بي ألا أموت بأزمة قلبيّة". في النهاية، قرر أولسون إعلان قصة تعافيه، وتكريس وقته لتقديم النُّصح لمرضى السرطان، يسعى أولسون إلى بث الأمل في نفوس المرضى. يقول: "إن لم يكن ثمة علاج لأورامهم الآن، فإن هناك فرصة لا بأس بها لظهور العلاج قريبًا".



اضف تعليق